Sangrado digestivo alto y bajo

Definiciones
● Hematemesis: vómitos de sangre roja lo que indica sangrado activo en esófago o duodeno. Aparece mezclada con los alimentos o el jugo gástrico.
● Hemoptisis: sangre procedente del aparato respiratorio de aspecto espumoso que se elimina tosiendo.
● Vómitos en “borras de café”: sangrado menos reciente que ha tenido tiempo de reducirse al estar en contacto con el jugo gástrico.
● Melena: heces negras, olor fétido, pastosas y muy adherentes que significa sangrado del tubo digestivo alto.
● Hematoquezia: sangrado rojo oscuro (rojo vino) que mancha el contorno de las heces, cuya procedencia es del colon o lesiones más altas del intestino delgado.La clasificación de Alto y Bajo viene del Ligamento de Treitz.
● Si el sangrado se origina por arriba del Ligamento de Treitz → Sangrado digestivo Alto○ Se caracteriza por: hematemesis y melena
● Por debajo del Ligamento de Treitz → Sangrado Digestivo Bajo○ Se caracteriza por: hematoquezia
Ante un paciente con signos de shock hipovolémico que presenta aumento de la urea en sangre con creatinina normal, sospechar Hemorragia Digestiva Aguda aún en ausencia de la clínica anterior. Hay que hacer un lavado gástrico para estar seguro si esa sangre no viene del estómago.
Porcentajes aproximados de causas de sangrado digestivo
Comunicación anormal entre un aneurisma de aorta y el duodeno pared posterior y la sangre se drena al duodeno y lleva a hematemesis y un sangrado digestivo bajo. Paciente entra en shock.
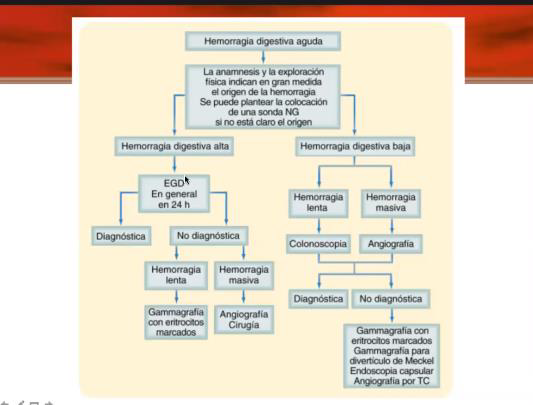
Hemorragia → examen físico e historia clínica importante para orientar. Se coloca una sonda NG y hago lavado y confirmo si es alto o bajo.
1. Hemorragia digestiva alta: endoscopia para confirmar el diagnóstico y si no diagnóstico hay dos posibilidades:a. Hemorragia Lenta: uso marcación de glóbulos rojos con gammagrafíab. Hemorragia masiva: hago una embolización con radiólogo intervencionista o cirugía.
2. Hemorragia digestiva baja: SI el lavado gástrico resulta negativo, puede ser dos opciones
a. Hemorragia lenta: se prepara para una colonoscopia
b. Hemorragia masiva: arteriografía y embolización al hacer esto se hace tanto diagnóstico como tratamiento.
Si no se puede se realizan otras pruebas para controlar el sangrado y la posibilidad de realizar una cirugía disminuye: Gammagrafía con marcadores eritrocitarios, gammagrafía con divertículos de Meckel, endoscopia capsular, angiografía con CT.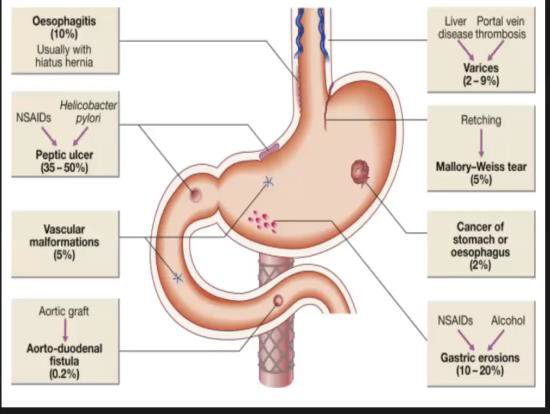
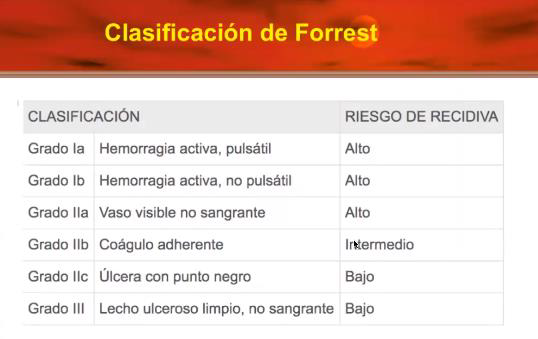
En cuanto a la endoscopía alta existe esta clasificación de Forrest
De acuerdo a lo que yo veo, indica la posibilidad de que ocurra recidiva del sangrado, o sea que ocurra un nuevo sangrado.
¿Cuándo hay que operar al paciente?
● Inestabilidad hemodinámica a pesar de la reanimación vigorosa (transfusión de más de 6 unidades de GR)
● Imposibilidad de detener la hemorragia con las técnicas endoscópicas
● Recidiva de la hemorragia tras la estabilización inicial (hasta dos tentativas de lograr la hemostasia endoscópicamente)
● Shock asociado a hemorragia recurrente.
● Hemorragia lenta y continua con necesidad de transfusión de más de 3 unidades/día.
 Diagnóstico Diferencial del Sangrado Digestivo Alto
Diagnóstico Diferencial del Sangrado Digestivo Alto
Ulcera Péptica
- El sangrado digestivo alto es una de las complicaciones de la úlcera péptica.
- Es un defecto de la mucosa gastrointestinal que se extiende a través de la muscularis mucosae y que permanece como consecuencia de secreción ácida del jugo gástrico
.- Afecta al 10% de la población a lo largo de su vida- Más frecuentemente la úlcera duodenal que la úlcera gástricaFormas frecuentes de úlcera péptida:
- Asociada a H. pylori-
Asociada a AINEs (afectación de la función plaquetaria, colocar plaquetas al paciente y no tomar más el AINEs.
- Úlcera de estrés
Formas infrecuentes de úlcera péptica
- Hiposecreción ácida
- Otras infecciones
- Obstrucción duodenal
Clínica: el síntoma más frecuente es el dolor abdominal. la endoscopía es la que me va a decir con certeza si la úlcera es duodenal o gástrica
- Duodenal- dolor ep
gástrico, localizado con el dedo que se alivia con las comidas y antiácidos.
- dolor nocturno
- Gástrica
- El dolor epigástrico es menos típico y previsible.
- No alivian con la comida o incluso se agrava o desencadena.
- Muchos pacientes son asintomáticos- Náuseas y pérdida de peso frecuentes.
Complicaciones
- Hemorragia: 15-25% de los pacientes, complicación más frecuente, causa más frecuente de hemorragia digestiva alta, presentaciones más comunes, melenas- perforaciones- penetración- obstrucciónDiagnóstico
- Radiología bariátrica-
Endoscopia (principal)
Gastritis Erosiva Aguda
- Gastritis hemorrágica, erosiones gástricas múltiplesCausas- Fármacos (AAS y otros AINEs)
- Traumatismos
- Quemaduras
- Estrés agudo (paciente en UCI)
- Otros: radiación, infecciones virales, lesiones vasculares, traumatismos directosClínica
- Asintomática
- Malestar Epigástrico (siempre hay una patología de fondo conocida, el paciente no viene de su casa)
- Náuseas
- Hematemesis
- Melenas
- Palidez
- Astenia
Varices Esofágicas- Antecedentes de hepatopatía alcohólica- Cirrosis- Alteraciones de la coagulación- Elevación de enzimas hepáticas- Disminución de albúmina sérica- Signos de hipertensión portal- Anemia- Hiperesplenismo: leucopenia y trombocitopenia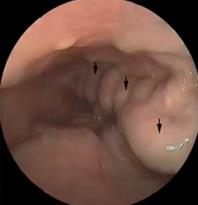
Sindrome de Mallory-Weiss
- Desgarros no penetrantes, lineales, unicos o multiples de aprox. 2 cm de longitud de mucosa esofágica o gástrica en la proximidad de la unión gastroesofágica.
- Se producen por las arcadas forzadas y los vómitos repetitivos
- Máxima frecuencia en varones entre 20*-45 años- No siempre se presentan en alcohólicos, pueden presentarse en cualquier situación de vómitos intensos, incluidas las arcadas que se pueden producir durante las gastroscopias o tras la maniobra de Valsalva.
- En la mitad de los casos se asocia a hernia hiatal por deslizamiento.
- La presentación clínica habitual es en forma de hematemesis (melenas en menos de un 10%)
- La hemorragia es autolimitada, aunque en un 20% de los casos es necesaria la transfusión.
- Diagnóstico: endoscopia.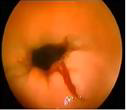
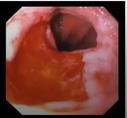
Pruebas complementariasEndoscopia- Esófago sin alteraciones hasta la zona del cardias donde se observa una erosión longitudinal moderadamente profunda de alrededor de 3cm con coágulo adherido. hernia de hiato por deslizamiento de unos 3-43 cm- Fundus, cuerpo y antro gástrico normales. bulbo y 2da porción del duodeno normales.
SANGRADO DIGESTIVO BAJO
Puede ser aguda o crónica con sangrado oculto u oscuro.
Definición: Inicio agudo de hemorragia transrectal, distal al ligamento de treitz, Inestabilidad hemodinámica y/o necesita de sangre.
Epidemiología- 20-25% de todas las hemorragias digestivas- Hombres >> mujeres- > 50 años = 200x probabilidad de HDB- Mortalidad: 0 – 5%
- Mortalidad a 3 años: 10 – 15%- Cesan espontáneamente: 80%- Causa no identificable: 25%
- Hemorragia continua o resangrado: 10 – 40%- Cirugía: 15%- Colectomías a ciegas: no se tiene claro el sitio.
- 3% Resangran- 32% Morbilidad- 19% Mortalidad- HDB aguda que requieren control de hemorragia = 10 – 15% *Difícil evaluación por
1. La hemorragia puede venir de cualquier o múltiples porciones del TGI.
2. La pérdida sanguínea es intermitente y difícil de identificar en ausencia de hemorragia activa
3. La cirugía de urgencia suele requerirse sin diagnóstico.
4. No hay acuerdo internacional en la secuencia de diagnóstico y manejo
La causa más frecuente es la enfermedad diverticular del colon.
Las complicaciones de los divertículos del colon pueden ser inflamación persistente (diverticulitis), obstrucción, perforación y sangrado, siendo los divertículos la causa más frecuente de SDB (Sangrado digestivo bajo). Un 10% de los SDB en verdad son SDA.
Probabilidad resangrado luego del manejo conservador:Luego del manejo conservador, que es no operar. Se puede observar como puede ocurrir el resangrado según el tiempo. Y se puede observar como aumenta la probabilidad con el tiempo.
ANGIODISPLASIAS
● Asociado a edad avanzada y comorbilidades
● No solamente ocurren en el colon derecho, puede haber también en el yeyuno e íleon. El 90% cesan espontáneamente. La posibilidad de resangrado varía de un 25 a un 85%.
● La colonoscopia tiene baja potencia para la identificación del sitio específico del sangrado.COLITISTiene múltiples causas, siendo las más frecuentes la enfermedad de Crohn y la colitis ulcerativa.- Principal = isquémica- 50% cesan espontáneamente- 35% luego del manejo conservador.- Cirugía electiva luego de 1er episodioDiagnóstico del SDB
● Historia clínica: Fundamental.
● Lavado gástrico: Para tratar de descartar que se trate de un sangrado digestivo alto, más si el paciente tiene melena.
Examen anoscópico o sigmoidoscoía: Por un Coloproctólogo.
● Colonoscopia
● Estudios de imagen: Angiografía, que a su vez sirve también como tratamiento para embolizar el sitio del sangrado y parar el sangrado
Centelleo con Tecnecio
● Medio de transporte: Coloide Sulfuro (1-3 min); Glóbulos Rojos (24-48 horas)Requiere que la velocidad de sangrado sea de 0.1 mL por minuto. Así se puede detectar con una sensibilidad de un 86% y Especificidad del 50%.- Nada más sirve para el tratamiento, no para el diagnóstico- Precisión diagnóstica 70% porque depende de la velocidad del sangrado. De tal forma que no es muy preciso, necesito una velocidad mayor.- Imagen derecha: 16 imágenes como la 6, 11, 15 que están señaladas allí pueden detectar o diagnosticar el sangrado o sitio de sangrado en ese paciente.
Angiografía
La Angiografía requiere 0.5mL/min y cuando es positiva hasta un 80% pueden requerir cirugía. Aquí el punto por la angiografía se podría embolizar el sitio de sangrado y así se le ahorra una cirugía al paciente, allí se ve señalado con flecha.
Colonoscopia
Hay diferentes formas que se pueden utilizar para tratamiento, epinefrina, coagulación, clips, banda dependiendo la causa asimismo podría ser el tratamiento.
Entonces ¿a quién se le hace la angiografía cuando no es posible hacer la colonoscopia? A paciente que podría complicarse mucho una cirugía estamos hablando de una cirugía mayor, por eso aquellos que son pobres candidatos ojalá la angiografía pudiera ayudarlos.
CONCLUSIONES
- Importante la historia clínica, ya que nos orienta de cuál puede ser la causa del sangrado digestivo alto o bajo. Más el examen físico, esos 2 aspectos podemos saber si es una situación urgente o no, y de allí tomar decisión.
- Saber cómo está la parte hemodinámica del paciente; en una hemorragia, el impacto hemodinámico que tiene es el mismo en un paciente que tenga una hemorragia por trauma o un disparo por arma blanca.
- Hay que apoyarse con un BHC, tiempo de coagulación (por si el paciente esté tomando un medicamento o no), PFH, y demás laboratorios para hacer un diagnóstico más preciso sobre la causa del sangrado.



