27 de noviembre de 2020
- Fecha:11/27/2020 08:00
- Ubicación Evento en línea
Descripción
Dr. Arcia -Coloproctología
Cirugía anorrectal
- 90% de los casos anorrectal son adecuados para la cirugía ambulatoria
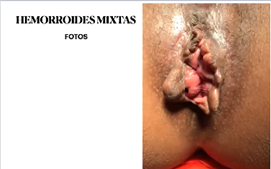
- 5% de hemorroides se operar, todas fístulas anales se opera igual que los abscesos, todo prolapso rectal se operan, no toda enfermedad por papiloma se opera
- La cirugía ambulatoria: cualquier cirugía o procedimiento quirúrgico que se realiza y es dado de alta el mismo día que se realiza
- Pacientes requieres anestesia y cirugía considerada de bajo riesgo
- Centro cirugía ambulatoria o en el mismo sitio del quirófano del hospital.
Los beneficios de una cirugía anorrectal
- Retorno rápido al hogar
- Reducción riesgo de infecciones nosocomiales
- Reducción de costos
- Liberación de recursos
Evaluación para saber que el paciente requiere una cirugía
- El cirujano debe considerar:
- Expectativas del paciente
Nivel de comodidad que requeriría el paciente
El riesgo de complicaciones según comorbilidades u otras circunstancias atenuantes. - Cx anorrectal en centro cirugía ambulatoria es categoría 1B
Seguro y costo efectivo
1. Condilomas, fisuras - 2. abscesos, fistulas anales
3. Hemorroides
4. Enf. Pilonidal
5. Biopsia tumores - Candidatos para la cirugía: evaluación de riesgo preoperatorio 1B
Score ASA PS según el estado del paciente. Califican los ASA I y II; algunos ASA III.
- ASA-I
-ASA-II
- ASA-III - Pero el ASA no es suficiente hay que valorar otros factores como:
- Magnitud de la cirugía propuesta
- Tipo de anestesia
- Capacidad de instrumentación o experticia
- Vía aérea difícil
- Problemas genéticos como hipertermia maligna
- Sigue instrucciones el paciente
- Distancia al hogar desde el centro ambulatorio
- Soporte del paciente - Investigación preoperatoria es basada según un adecuada historia y examen físico 1B
- No sustento científico de enviar pruebas rutinarias
Profilaxis TEV basado según tipo de procedimientos y según riesgo sangrado del paciente 2C
- Riesgo 0.15% a 30 días luego de la cirugía ambulatoria.
Embarazo, cancer, edad >40años
IMC >40, Tiempo de cirugía > 120min
- Cx artroscópica
Cx Venosa - Anestesia segura y costo-efectiva según preferencias pacientes y médicos 1B
- 6-11 admisión inesperada
- Puede ser:
Local + sedación es la que se ha demostrado ser la mejor. Bloque pudendo.
lidocaína 2% 15ml + Bupivacaina 0.5% 15ml y se le agrega un sedante generalmente es Propofol. Menos tiempo de anestesia, mas rápido retorno a la casa.
Regional
General
- Posición prono es la que mejor le va al paciente - Seguro descarga luego recuperación anestésica 1B
Cómo sabemos que está bien después de la anestesia
se usan score:
- Modified Aldrete Score
- Post Anesthesic Discharge System - Control dolor postoperatorio debe ser multimodal 1B
- Bupivacaina vs Bupivacaina Liposoma de larga acción esta es nueva y dura hasta 96 horas
- AINES +Paracetamol +Opioide oral (tramado)
- Antibióticos profilácticos no está indicado. En quienes se dan en pacientes frágiles, inmunocomprometidos.
- Metronidazol se dice que ha una disminución de la cascada de la coagulación*
- Relajantes musculares tópicos* diltiazem
- lidocaína tópica* puede dar dermatitis después de los 7 días de utilización. - Reducción fluidos IV disminuye riesgo de retención urinario 1B
- <1L IV reduce hasta 17 % a 8 %
- Profilaxis analgésica
- La retención urinaria depende de sexo es más común en hombres, edad, tipo de anestesia y hemorroidectomía multicuadrantes. - Educación o instrucciones postoperatorias IC
Reproducibles, compresibles, efectivas.
Seguimiento
Casos clínicos 1
- Femenina de 64 años; Historia evaluada en septiembre 2020, HTA; 5 meses de rectorragia; Historia de años de sufrir de hemorroides; EF= Hemorroides externas pequeñas y hemorroides internas grado I-II
1- ¿Qué son hemorroides grado 1 y 2?
R= Grado 1 no se prolapsan a la defecación y las de grado 2 si se prolapsan pero vuelve a entrar espontáneamente y grado 3 pero vuelven entrar porque son introducidas.
Esta clasificación según la historia clínica. Lo corroboro al examen físico se le pide al paciente que puje o tosa y si se asoman al margen anal es suficiente confirmo grado 2.
2. ¿Qué más se le puede preguntar a la paciente?
R= Solo tiene historial de HTA en familia se le puede preguntar si sangra al momento de evacuar, la
- paciente dice que sí es roja brillante y la ve en heces. Puede ser una fisura.
- 3. ¿Que debe haber en la historia para que piense en fisura?
R: Debe haber dolor.
4. Se le pregunta sobre evacuaciones
R= Bristol 1, lo normal es evacuar 1 vez cada tres día. Las heces normales son las Bristol 4.
5. Manejo de la paciente
R= 1- Manejo conservador, cambios de estilo de vida, dieta alta en fibras y ejercicio.
5 elementos con fibra, al final al día se debe comer 20 gramos de fibras al día
2- Colonoscopia porque está indicada en mayores de 45 años ya que está recomendado una vez cada 10 años.
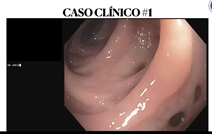
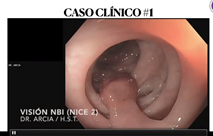
- Polipectomía
- Hay dos tipos de pólipos
1. Pediculado - 2. Sesil o plano
- Dos tipos de pólipos:
- Malignos o Potencialmente malignos: adenomatosos que se dividen en vellosos, túbulos vellosos y tubular
Con una colonoscopia solo se puede saber la forma.
- No malignos - Datos importantes: cuantos partos tuvo la paciente.
Se le quita el pólipo y no sangró más. - Adenoma tubular plano de bajo grado.
- Caso Clínico
- Femenina 69 años; historia: evaluada en septiembre de 2020, HTA; dolor anal al evacuar con rectorragia desde enero 2020; refiere que se colocó todo tipo de cremas y medicina alternativa sin éxito; EF= fisura anal anterior atípica con hipotonía anal.
Borde elevado y gruesos.
VIH negativo
Se pregunto por antecedentes de cáncer, por colonoscopia, niega diarrea solamente inicio a dolor.
Parecían Bristol 1 las evacuaciones que tuvo en enero según la descripción de la paciente - ¿Qué es fisura anal con hipotonía?
- Sí, ya que las fisuras están más relacionadas a hipertonía.
- ¿Por qué se tiene una fisura anal?
R= traumatismo, Sexo anal, - ¿Qué se hace con la paciente?
R= Se solicita una colonoscopia.
Causas atípicas de fisura.
R= Infecciones, enfermedad
- inflamatoria intestinal, neoplasia, leucemia
- Cómo sabemos que la fisura anal es atípica
- R= porque salen en los bordes laterales y cuando hay varias fisuras.
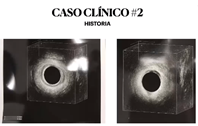 USG el esfínter interno y externo se ven íntegros.
USG el esfínter interno y externo se ven íntegros.
Pero se ve una hipoecoigenecidad anterior.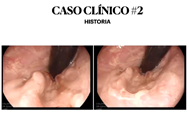
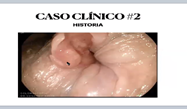
- Se ve la fisura larga y sube por arriba de la línea dentada y se ven los bordes elevados
- Principal síntoma de esta paciente al ver la imagen
R= Dolor
- Principal síntoma de esta paciente al ver la imagen
- Se llevó al salón de operaciones y a las fisuras atípicas se le toma biopsia
Carcinoma escamosos infiltrante pobremente diferenciado. Es raro pero el mas común en la región perianal. Se le da quimioterapia y radioterapia. Puede ser causado por tabaquismo, relaciones sexuales, VPH, inmunosupresión. Es un cáncer muy común en pacientes con VIH. 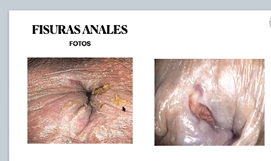
- Fisura anterior; Fisura aguda porque los bordes están lisos y no es profunda
- Fisura crónica porque ya tiene más de 3 meses, porque se esfínter anal está expuesto. La triada de Brodi: colgajo perianal, esfínter anal expuesto y papila anal hipertrófica.
Caso clínico 3
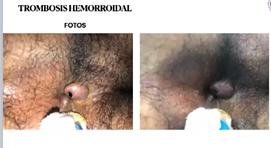
Femenina de 28 años; historia: evaluada en cuarto de urgencias por 2 días con dolor y masa dura y dolorosa. Refiere que se colocó una crema y le mejora el dolor momentáneamente, pero la sigue ahí. EF= masa dolorosa a nivel del margen anal.
- ¿Qué podría ser?
R= Al examen físico se ve sangrado, bordes lisos bien definidos y le duele. Es una hemorroide externa trombosada - ¿Cuál es el tratamiento?
R= se maneja según el tiempo y el dolor. Los 4 primeros días duele, pero la masa sigue ahí si no hay dolor se maneja conservador y se le da medicamento para disminuir la masa. - Lapso dentro de las 4 días se le quita la cara anterior. Luego se le manda relajante y algo para el dolor. si no se quita el trombo puede quedar la piel estirado y le queda un colgajo perianal.
- Caso clínico 4
Masculino de 18 años. Historia: dolor en región sacrococcigea y se siente una bolita. EF= glúteo grandes y velludos.
- ¿Qué puede ser?
R= Quiste pilonidal. En paciente velludos los pacientes después de los 30 años el vello pierde grosor por eso es más común en jóvenes.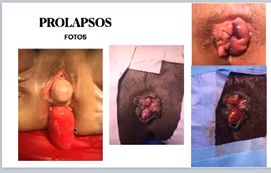
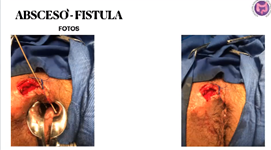
- ¿Qué puede ser?
- ¿Qué podría ser?



