23 de noviembre de 2020
- Fecha:11/23/2020 08:00
- Ubicación Evento en línea
Descripción
Apendicitis virtual
Dr. Lindsay
Signos y puntos para diagnosticar apendicitis
Hallazgos clínicos en el paciente:
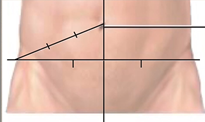
Para ello debemos primero dividir el abdomen del paciente con una línea media (izq. y der.). Otra línea que pase por las espinas iliacas anterosuperiores, esta línea se va a dividir en tres. Otra línea va a estar desde la espina anterosuperior derecha hasta el ombligo, esta línea se va a dividir en tres.
Con las tres líneas se forma el “triángulo de Sherren”, este triángulo presenta dos signos:
Hiperestesia à Signo de Dieulafoy (más frecuente)
Hipoestesia à Signo de Motzzger (este signo es menos frecuente)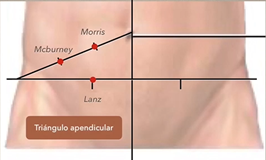
Dentro del triangulo apendicular hay puntos que en un paciente con apendicitis se presionan van a producir dolor, por lo que ayuda al medico a sospechar de una apendicitis.
Punto de Mc burney: punto en el 1/3 lateral o 2/3 medio de la línea oblicua ombligo a espina iliaca
Punto de Morris: punto en 2/3 lateral o 1/3 medio en la línea oblicua ombligo a espina iliaca.
Punto de Lanz: divide el tercio medial del lateral
Otros puntos:
Punto de Monro: Se encuentra entre el punto de Mcburney y el punto de Morris
Punto de Sonnerburg: Punto entre la línea media y el punto de lanz
Punto de Jalaguier: parecida a la distancia del punto de Sonnerburg, lateral derecho al punto de Lanz.
Cuadro típico de apendicitis: Dolor periumbilical, que se irradia a fosa iliaca derecha. Al realizar el examen físico, siempre empezar a examinar el abdomen por el área donde no le duele al paciente.
Debemos recordar que aproximadamente el 60% de las apendicitis son retrocecales. En Panamá la incidencia de retrocecal puede estar en un 70% de todas las apendicitis.
Puntos especiales que podrían indicar una apendicitis retrocecal:
Puntos de Donnelly: son dos puntos uno arriba y otro abajo del punto de Mc burney.
Punto de Lecene: Se obtiene presionando a dos traveses de dedo por encima y por detrás de la espina ilíaca anterosuperior derecha. Es casi patognomónico de las apendicitis retrocecales y ascendentes externas.
Los signos que puede tener un paciente con apendicitis son:
Puntos de retracción: al retirar la mano, o la presión, van a ocasionar dolor al paciente.
Signo de Rovsing: Presionar con la mano en fosa iliaca izquierda y duele en fosa iliaca derecha. Este es el signo mas especifico de apendicitis, te permite hacer el diagnostico en un 90 a 95%.
Signo de Bloomberg: En la fosa iliaca derecha, se suele producir cuando hay peritonitis por apendicitis. Hay riesgo de producir una perforación del apéndice al presionar este punto.
Tejerina Fother: Presión en fosa iliaca izquierda produce dolor al retirar la mano, presión. Menos especifico para apendicitis.
Signo de Chutro: El dolor genera contracción abdominal que desvía el ombligo hacia la derecha
Signo de Aaron: Presionar en fosa iliaca derecha y el dolor se irradie a epigastrio o hasta el tórax.
Signo de Dunphy: El paciente al realizar cualquier maniobra de Valsalva (como toser) producirá dolor en fosa iliaca derecha = Dunphy positivo. En pacientes con apendicitis retrocecal, este signo no esta presente al inicio del cuadro, sino al final donde el cuadro es mas grave.
Signo de la Roque: Presente solo en pacientes masculinos. El testículo derecho desciende por el dolor en fosa iliaca derecha.
Signos en las piernas – Signos de Cope
- Signo del obturador positivo: Dolor en fosa iliaca derecha al hacer rotación externa del muslo
- Signo del psoas positivo: Paciente acostado, dolor en fosa iliaca derecha al flexionar el muslo. Es un signo indicativo de apendicitis retrocecal. Recordar que el apéndice retrocecal esta encima del musculo psoas. Tomar una TC en caso de tener dudas
Signo de Markle: El paciente esta de pie, se para sobre sus puntillas y luego cae con el talón o que el paciente salte. Si esto produce dolor en fosa iliaca derecha es positivo el signo de Markle.
Técnica abierta de apendicetomía convencional
La apendicectomía: Es la extirpación del paciente. Se coloca al paciente en decúbito dorsal y se coloca anestesia general. Se utiliza como vía de acceso la incisión de McBurney. La piel se incide con bisturí frio, El tejido celular subcutáneo se secciona con un electrocauterio, controlando la hemostasia. Con separadores Farabeuf se expone la aponeurosis del musculo oblicuo mayor, sus fibras están en la misma dirección de la incisión cutánea. Y así entrar plano por plano separando los músculos oblicuo menor, musculo transverso. Entrar al peritoneo parietal con tijera Metzembaum, 2 kocher y bisturí frio.
En cuanto a la vascularización las arterias provienen de la arteria mesentérica superior, a través de la rama iliocolica, esta arteria recorre la terminación del mesenterio emitiendo las siguientes ramas: arteria cecal anterior y cecal posterior. Arteria apendicular, puede nacer en una de la arteria cecal. (Pregunta de residencia)
Con respecto a las venas su disposición anatómica siguen a las arterias y estas confluyen en la vena iliocolica, tributaria de la vena mesentérica superior.
Se busca, pescar, el apéndice con el dedo índice exponiéndolo a la herida. Se toma el mesoapendice con una pinza hemostática (arteria apendicular) y se transecta. Se liga el mesoapendice con catgut o con seda. Se diseca la base del apéndice y se sutura doble.
Técnica laparoscópica para apendicectomía
Introducción del trocar lateral, disección roma del plastrón inflamado. Idenficar el ileon terminar y disección distal para buscar el apéndice. Al identificar el apéndice extirpar la punta del mismo. Preparación final del muñón apendicular. Sutura transfictiva de la base apendicular (puede ser un nudo trenzado o un nudo intracórporeo).
Plastron: Perforación del apéndice. El peritoneo parietal, omento mayor, omento menor y encapsula la infección. Se forma una masa. Complicaciones à Sepsis
Los pacientes pediátricos usualmente no hacen plastrón porque el omento es muy delgado. El plastrón es característico de pacientes adultos
Caso: Plastron apendicular
Paciente masculino de 28 años de edad, presenta masa en la fosa iliaca derecha, de 10 dias de evolución y febril. Laboratorios: leucograma 24,000; PCR 300 mg/dl. Diagnostico diferencial: 1) plastrón apendicular 2) tumor carcinoide 3) divertículo de meckel. Ultrasonido confirma plastrón apendicular y litiasis biliar. Por via laparoscópica se drena el abseso, se aspira la pus coleccionada en la pelvis.
Una alternativa es con electrocauterio, solo que los costos de este procedimiento son mas costosos.
Para extraer el apéndice disecado se mete un “endovac” o una bolsa manual o un guante. Así evitamos la sepsis, complicación, del sitio quirúrgico y que no toquen los bordes. Evitar lo mas posible contaminar el sitio.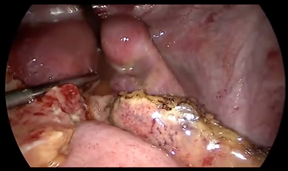
Con la tecnica laparoscópica el tiempo de recuperación del paciente es mucho mas corto que en un paciente con una cirugía de técnica abierta.
Cuando hay tanta pus, hay que lavar. Se utiliza el anasept, que es hipoclorito y se transforma en solución salina a los 30 minutos y el paciente tiene una mejoría sintomática postcirugía.
Hay que tener precaución ya que se puede estender la infección a otros lugares.
Apendicetomía retrocecal laparoscópica
Caso clínico: Paciente femenina de 32 años con 36 horas con dolor lateralizado en fosa iliaca derecha, no fiebre, leucocitos en 13,400, sin antecedentes de cirugía.
Laparostomia exploratoria, se entra, lentamente, por la facia de Toldt. Así divide el área intraperitoneal del área retroperitoneal. Abrir el retroperitoneo, en esta área hay que tener mucho cuidado de no lesionar las estructuras (como el uréter, aorta abdominal). Se cauteriza la base, se quita y se coloca la apéndice disecada en una bolsa y se extrae el contenido. Se le puede colocar una grapa en la herida para cerrar la herida, lavar y succionar. Tener cuidado con las posibles colecciones que hacen las apendicitis retrocecales, por lo que se debe lavar bien y succionar.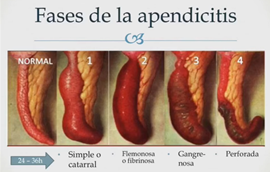
Fases de la apendicitis
Normal
Fase o grado 1 -4
Fase 1: Hay una obstrucción de la base, posteriormente obstrucción de estructuras linfáticas
Fase 2: Flemonosa
Fase 3: Hay microperforaciones
Fase 4: Esta perforada
Apendicitis complicada: Fase o grado 3 o 4
Infección en el sitio quirúrgico
¿Que es lo mas importante para disminuir las infecciones en el sitio quirurgico?
Lavado de manos
Manejo del abdomen abierto y Fistulas
Fistulas intestinales
Fistula à Viene del latín que significa tubo. Es un conducto epitelizado que comunica dos cavidades (quiere decir que no hay fuga en la cavidad). El paciente con fistula normalmente no presenta síntomas inflamatorios. Ejem: cistostomía.
Dehiscenciaà Abertura espontánea de una parte o de un órgano que se había suturado durante una intervención quirúrgica.
Perforacion à Disrupcion de las vísceras.
Fistula vs ostomía
Fistula biliocutanea – Cuando por algún motivo el colédoco está abierto y a través de la piel esta saliendo contenido biliar. Son dos epitelios diferente (ver imagen, flacha roja fistula enterocutanea la secreción es bilis)
Ostomía – Hueco que esta hacia afuera de la cavidad. No existe unión.(Ver imagen, flecha azul)
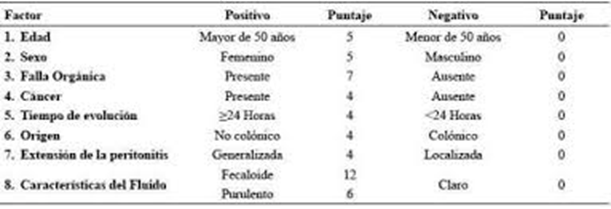
El índice de peritonitis de Mannheim es una herramienta clínica y un predictor de mortalidad, con alta sensibilidad (96%) y especificidad (80%). Se obtiene un puntaje de 0 a 47, con un punto de corte de 26, a partir del cual se estableció una mortalidad en los pacientes del 50%, y en aquellos con puntajes menores de 26 tan solo del 1-3%.
¿Por qué las mujeres mayores de 50 años fallecen más?
Debido a que ya no va a tener el aporte del estrógeno.
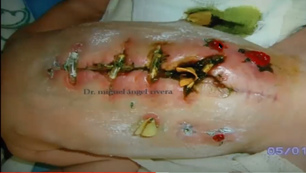
Bolsa de Bogotá o bolsa de Borraez. Es una bolsa de venoclisis abierta, donde abajo hay intestino. ¿Cuándo se hace esta técnica? Cuando hay peritonitis severa en el paciente y no se debe cerrar la herida del abdomen, por las contantes curaciones/limpiezas en el salón de operaciones. (ver imagen, pus flecha roja).
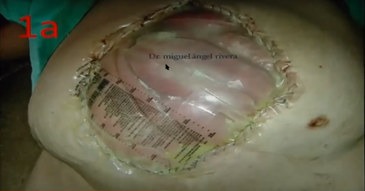
VAC- terapia de presión negativa
VPL- va a proteger al intestino de la esponja y va absorber todos los líquidos alrededor.



